澳大利亚是世界上实行社会福利制度最早、也是最好的国家之一,社会福利涵盖了每个澳大利亚公民的一生,被认为是“从摇篮到坟墓”的福利保障制度。同时也是世界上为数不多的全民医疗保险国家之一,规定人人都须参加医疗保险,所有居民都可免费在公立医院得到同等质量的基本医疗服务,其医疗服务和国民健康水平在发达国家中居先,人均期望寿命超过80岁,世界排名第二。2008年1月,英联邦基金会发布《国家医疗状况评比与分析》报告,对19个发达国家的医疗体系进行评比,澳大利亚排第三,优于同是全民医疗保险国家的瑞典和英国。近期,笔者有幸赴澳大利亚学习考察经济社会管理,对澳大利亚的医药卫生体制有了比较全面的了解,也由此得到一些启示。 一、澳大利亚医药卫生体制的特点 (一)政府卫生投入巨大,各级政府卫生投入责任清晰 澳大利亚是一个高税收、高福利的国家,对卫生方面的投入属于福利性开支,主要服务性指标写入政绩纲领。1984年,首个全民医疗保险计划(Medicare)实施,卫生费用占国内生产总值的7.6%,至今一直平稳地保持在8.6%~8.7%之间。在2009年的联邦预算支出中,卫生预算支出位居第二,仅次于社会保障和福利支出,排在交通和通信(第三)、国防(第四)和教育(第五)之前。 在澳大利亚卫生总费用构成中,政府占68%(联邦政府占46%,州政府占22%),个人和私立医疗保险占32%。联邦政府主要承担卫生服务的筹资与资金分配;州政府主要承担卫生服务的行政管理与提供,为人们提供切实的医疗服务(包括大多数急性病和精神病患者的住院治疗)及多种社区和公共卫生服务(包括学校保健、口腔保健、母婴保健、职业保健、疾病控制和各种健康检查);地方政府承担的主要健康责任在环境控制方面(如垃圾的处理、洁水的供应和健康检查等),及家庭卫生保健服务和预防性个人免疫服务。 政府对公立医院的补助分别由联邦政府、州政府各补助50%。州政府每5年与联邦政府签一次协议,确定如何使用联邦政府所给的经费。州政府将联邦政府的拨款一部分给医院,一部分给社区卫生服务机构,另一小部分给牙医。全科医生(GP)的报酬由联邦政府直接支付。 (二)医疗保障体系完善,制度设计比较合理 澳大利亚的医疗保障制度覆盖全民,通过“医疗照顾”(Medicare)、“药品补贴计划”(PBS)、医疗保险安全网,确保公民无论贫富都能公平地享受医疗服务;同时,利用税收的强制性保证了资金的收缴,并通过征收个人所得税和医疗费用的转移支付,缩小了贫富差距。医疗保险制度除了覆盖治疗项目,还覆盖与健康有关的预防医疗、健康教育、老年护理、母婴健康、残疾人照顾等。 澳大利亚医疗保障制度的另一特点是政府大力发展私人医疗保险。“私人医疗保险激励计划(购买商业医疗保险的年限越长,费率越低,还可享受政府补贴)”、“医疗保险附加税(收入超过一定水平,如果没有购买商业医疗保险,政府要征收医疗保险附加税)”、“终身医疗保险制度”互为补充,前两者一正一反鼓励引导居民购买私人医疗保险,后者进一步保证了参保人群的长期稳定,从而有效地平衡了公、私医疗服务的需求和利用。 (三)医院与社区卫生服务机构分工明确 澳大利亚的卫生服务体系比较完善,以三级医疗为主,其它医疗服务补充。其中,全科医生担任着“守门人”的职责,提供第一级基本医疗服务——健康咨询、预防保健和常见病诊断治疗等,并对慢性病和康复病人主动追踪观察。病人大多要通过他们转诊去医院接受专科(第二级医疗服务)和入院(第三级医疗服务)治疗,出院后继续接受他们的治疗。如今,澳大利亚全科医生数量约21000名,占注册医师的一半。社区卫生服务中心主要由政府按项目资助,为公民提供初级卫生保健服务和针对不同人群的特色服务。通过“飞行医生制度”解决边远交通不便地区的紧急医疗救治也是其一大特色。 (四)政府与市场共同参与卫生服务 澳大利亚的卫生服务体系属于公私混合型。提供免费、高质量医疗服务的公立医院吸引了绝大多数病人,在整个卫生服务供给市场上占主导地位,因此政府对卫生服务供方的干预措施十分有效。处于从属地位的私立医院主要满足部分富裕病人高水准的医疗服务需求。初级卫生保健服务主要由独立执业的全科医生提供,其服务由国家卫生保险补偿,按服务项目支付。澳大利亚私立医院的服务人数与公立医院的服务人数之比,上世纪90年代为50%,近年来呈慢慢上升趋势(见附图,资料来源:AIHW,2007)。
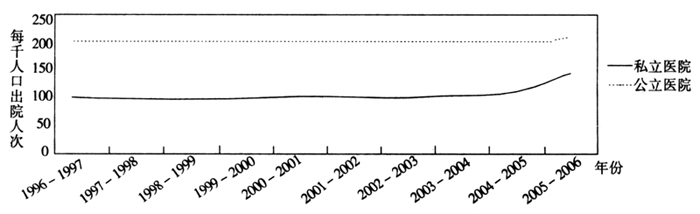
附图 公立医院与私立医院的服务人数 (五)预防工作得到越来越多的政策支持和公众关注 全民医疗保障制度受到了医疗费用上涨的强大冲击,疾病预防被视作是一种与提高效率同等重要的措施。比如,澳大利亚政府的控烟措施越来越严,虽然导致烟草行业的极力反对,政府的税收也大大减少,但是与吸烟造成对人群健康的损害和由此带来的医疗费用增加相比,弊多利少,得不偿失,因此澳大利亚政府最终还是下定决心通过立法强制开展全国范围的控烟运动,并越来越得到社会的支持和民众的积极参与。
 附图 公立医院与私立医院的服务人数 (五)预防工作得到越来越多的政策支持和公众关注 全民医疗保障制度受到了医疗费用上涨的强大冲击,疾病预防被视作是一种与提高效率同等重要的措施。比如,澳大利亚政府的控烟措施越来越严,虽然导致烟草行业的极力反对,政府的税收也大大减少,但是与吸烟造成对人群健康的损害和由此带来的医疗费用增加相比,弊多利少,得不偿失,因此澳大利亚政府最终还是下定决心通过立法强制开展全国范围的控烟运动,并越来越得到社会的支持和民众的积极参与。
附图 公立医院与私立医院的服务人数 (五)预防工作得到越来越多的政策支持和公众关注 全民医疗保障制度受到了医疗费用上涨的强大冲击,疾病预防被视作是一种与提高效率同等重要的措施。比如,澳大利亚政府的控烟措施越来越严,虽然导致烟草行业的极力反对,政府的税收也大大减少,但是与吸烟造成对人群健康的损害和由此带来的医疗费用增加相比,弊多利少,得不偿失,因此澳大利亚政府最终还是下定决心通过立法强制开展全国范围的控烟运动,并越来越得到社会的支持和民众的积极参与。